El parto, la microbiota y una sociedad potencialmente sana
8 marzo, 2022
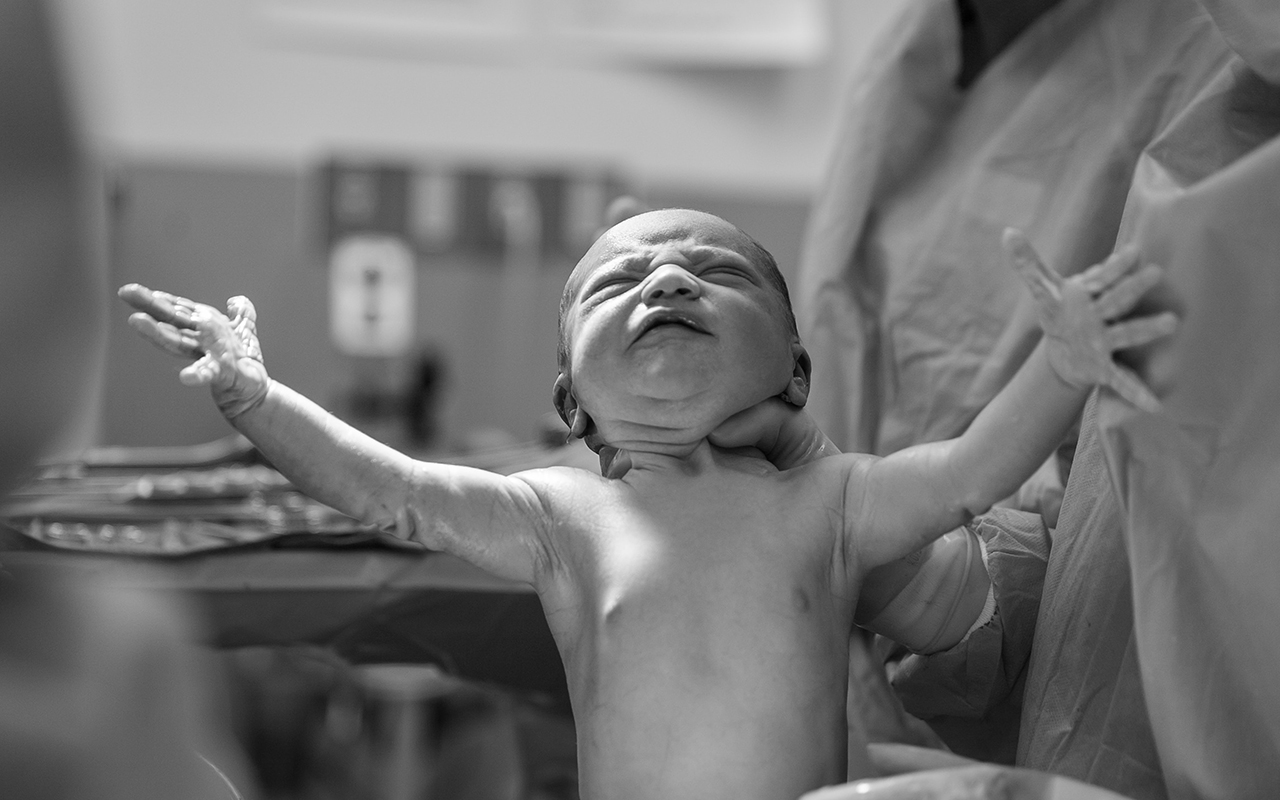
La forma en la que nacemos –por cesárea, o por parto vaginal– puede incidir en nuestra salud, nuestro peso y nuestro sistema inmunitario
Texto: Carmina de la Luz, Daniela López y Geraldine Castro / Red mexicana de Periodismo de Ciencia
Foto: Alex Hockett / Unsplash
CIUDAD DE MÉXICO.- Cuando Ana dio a luz hace 12 años en un servicio particular en la ciudad de Colima, no se le brindó información que le permitiera valorar sus opciones de parto. De manera previa, unilateral y sin explicaciones, su médico decidió que ella necesitaba una cesárea, y se la programó.
Llegado el momento, Ana sufrió violencia obstétrica. “El anestesiólogo me impidió moverme, y apenas pude darle un beso y decirle ‘bienvenida’ a mi bebé antes de que la apartaran de mi lado”, cuenta esta mujer del estado de Jalisco y agrega que “hasta mucho después supe que tenía el derecho de exigir lo que quería para mi parto y me llevó un tiempo superar la tristeza y la frustración causada por la ignorancia”.
Ana no fue la única afectada aquel día. Mientras a ella le impedían decidir sobre su cuerpo, a su bebé le negaron la oportunidad de recibir, a través del canal de parto, el gran baño inicial de microbiota, un encuentro determinante para la salud.
Primeras impresiones, encuentros con microbios
La microbiota humana es el conjunto de seres microscópicos (bacterias, virus, hongos y protozoarios) que se instalan en nuestro organismo, y tal es nuestra coexistencia con ellos que muchas de las funciones del cuerpo dependen de esas comunidades.

Existe controversia sobre cuándo comenzamos a obtener esa microbiota. En general, en la práctica médica se considera que el feto se desarrolla en un ambiente estéril. “Durante la gestación hay mecanismos naturales que no se pueden romper, como las membranas amnióticas que tienen una función antimicrobiana y el tapón vaginal que es muy espeso e impide el paso de microorganismos”, dice Zarela Chinolla Arellano, especialista en ginecología y obstetricia en el Centro Médico Nacional La Raza.
No obstante, algunos análisis de heces de recién nacidos sugieren que la colonización microbiana podría darse antes del alumbramiento. Inclusive, hay estudios que indican la posibilidad de que esto suceda a partir del segundo trimestre del embarazo.
Donde sí hay un consenso es en la importancia del tipo de parto, pues a todas luces el nacimiento es considerado un punto crítico en la adquisición de nuestra microbiota. En este sentido, se reconocen dos escenarios: el parto por vía vaginal, que se asocia con un perfil de microbiota intestinal benéfico para la salud, y el nacimiento por cesárea, que se relaciona con perfiles de microbiota intestinal parecidos a estados de enfermedad.
Coexistencias que importan
Ari ha tenido tres embarazos. En el primero, su ginecólogo no se dio cuenta de que las cosas no iban bien, pese a que ella se sentía muy mal y perdía peso día con día. “Entonces llegó la semana 38 y mi bebé nació sin vida”, dice esta mujer de Veracruz.
La situación también fue difícil en su segundo embarazo, ya que ella requirió una cesárea de emergencia y su hija nació de manera prematura. Por fortuna, el tercer embarazo se dio en mejores circunstancias. “Mi hijo también nació por cesárea, pero en esa ocasión los médicos le pusieron una gasa en la boca con líquido de mi canal vaginal para que tuviera la microbiota que no adquirió en el parto; nunca lo separaron de mí, pude amamantarlo, y hoy es un niño muy sano”, recuerda Ari.
Estrategias como esta, conocida como siembra vaginal, rara vez se aplican, a pesar de la evidencia disponible sobre lo distinta que es la microbiota según la manera de llegar al mundo. Un análisis de la microbiota intestinal en neonatos mexicanos, por ejemplo, identificó que, en comparación con los nacidos por vía vaginal, quienes nacieron por cesárea tuvieron una cantidad disminuída de dos conjuntos de bacterias benéficas: bacteroidetes y Bifidobacterium.
Por el contrario, esos mismos bebés presentaban altas concentraciones de bacterias potencialmente dañinas, como Enterobacter, Escherichia, Klebsiella y el grupo de los denominados firmicutes. Se trata de resultados que coinciden con lo observado en investigaciones en Holanda, Luxemburgo, Venezuela, Suecia y España.
Respecto a las consecuencias de dichas alteraciones, científicos han notado que la reducción de Bifidobacterium está asociada a enfermedad inflamatoria intestinal y padecimientos del sistema inmunitario. Estas bacterias suelen utilizarse como probióticos, es decir, microorganismos vivos que en cantidades adecuadas benefician la salud del huésped, y de acuerdo con investigadores españoles, los de este tipo, pueden modular el balance entre los demás microbios y nuestros mecanismos de defensa.
Gabriel López Velázquez, del grupo de Investigación en Biomoléculas y Salud Infantil del Instituto Nacional de Pediatría en México, señala que la relación entre la cantidad de firmicutes y bacteroidetes importa para determinar el estado de salud del individuo. Un alza de los primeros a la par de una baja en los segundos se ha asociado de forma reiterada con disbiosis, es decir, un desequilibrio en el número y tipo de microbios.
Tal patrón de microorganismos se ve en ratones a los que se les indujo obesidad por vía genética o con dieta rica en grasas. Ante esta evidencia experimental, López Velázquez destaca que “tenemos perfiles de microbiota compatibles con fenotipos de obesidad desde que el niño mexicano nace” y concluye que “la microbiota intestinal de quienes nacen por cesárea podría ser considerado un factor impulsor de la epidemia de dicho trastorno”.
En México, este problema se expresa desde la primera infancia, pues según la UNICEF uno de cada 20 niños menores de cinco años padece obesidad. Esta cifra aumenta a uno de cada tres en niños mayores de cinco años, y para los adultos llega a ocho de cada diez.
Por si fuera poco, mediante ensayos clínicos se ha detectado una relación entre la microbiota adquirida durante una cesárea con el desarrollo de alergias y asma; una disminución de la respuesta inmune y mayor probabilidad de síndrome metabólico.
Estos riesgos no solo se definen por el tipo de parto, el ambiente en el que este ocurre es asimismo relevante. En el contexto hospitalario que requiere una cesárea hay agentes infecciosos oportunistas y algunos muestran resistencia a los antibióticos, como Clostridium difficile.
En España, un estudio concluyó que “el lugar fue el principal contribuyente de la composición de la microbiota neonatal, seguido del modo de nacimiento”, esto tras comparar diferentes escenarios. Los autores apuntan que “las prácticas en el parto hospitalario, como el uso de antibióticos, la limpieza vaginal, la ingesta y movilidad controlada de alimentos maternos, la administración de oxitocina o la anestesia, pueden afectar la microbiota materna y, en consecuencia, la transmisión microbiana madre-hijo”.
La misma investigación reveló que el perfil de microbiota que corresponde a un parto vaginal y en casa incide de mejor manera en la activación de genes del sistema inmunitario. Esto es consistente con el hecho de que las bacterias modelan la maduración del tejido que recubre el intestino de los recién nacidos y controlan, durante los primeros días de vida, la respuesta de defensa llamada innata.
Cesáreas, una práctica en aumento
Virginia lo tenía claro: quería un parto natural y por ello pagó un servicio privado en el que, le aseguraron, tendría un trato humanizado. “Aún así sufrí violencia obstétrica”, admite Virginia y describe: “la enfermera que me atendió me dijo que con lo mucho que me quejaba del dolor no iba a soportar llegar a los 10 centímetros de dilatación”.
La enfermera insistía en una cirugía innecesaria y prácticamente la forzó para que recibiera la epidural. Al final, Virginia hizo valer su derecho al parto vía vaginal, pero no todas las personas gestantes tienen esta posibilidad en Latinoamérica y el Caribe.
Aquí, el 40 por ciento de los nacimientos se dan vía quirúrgica y en la mayoría de los casos sin urgencia médica. Estas intervenciones suelen estar asociadas a violencia obstétrica y colocan a la región en la que mayor tasa de cesáreas tiene en el planeta.
Debido a que solo uno de cada 10 partos llega a complicarse, la Organización Mundial de la Salud recomienda que los alumbramientos por cirugía se mantengan por debajo del 15 %. Sin embargo, la Encuesta Nacional de Niños, Niñas y Mujeres 2015 reporta que en México alrededor del 41 % de los nacimientos se dan por cesárea, lo que ubica a esta nación en el número 14 a nivel mundial entre los países con mayores tasas de nacimientos de este tipo. En Latinoamérica ocupa el puesto siete.

La más reciente Encuesta Nacional sobre la Dinámica de las Relaciones en los Hogares detectó que de las 3.7 millones de personas a quienes se les practicó una cesárea en 2016 el 10.3 por ciento no fue informada de la razón, y al 9.7 no le pidieron su autorización para hacerla.
Estas cifras son manifestaciones de violencia obstétrica, que el Instituto Nacional de Salud Pública define como una forma específica de agresión ejercida por profesionales de la salud hacia las embarazadas, en labor de parto o en puerperio (período que comprende desde el final del parto hasta la aparición de la primera menstruación).
El abuso de las cesáreas está exponiendo a más mujeres a problemas de salud. “Aun en los casos en los que no se puede evitar este tipo de cirugía, existen riesgos que van desde infecciones en la herida quirúrgica hasta hemorragia obstétrica o la necesidad de cirugías adicionales por complicaciones con los órganos aledaños al útero”, dice Claudia Pérez Martínez, especialista en la clínica de la mujer Reina Madre, en Ciudad de México.
La gineco obstetra advierte, asimismo, que las cesáreas tienen impactos a largo plazo: “conlleva un posible daño emocional o dolor en la cicatriz. La paciente, además, debe esperar al menos 18 meses para tener otro embarazo, de lo contrario este también tendrá que resolverse con cirugía, trayendo consigo nuevos problemas”. Por ejemplo, la inserción anormal de la placenta, que en la segunda cesárea alcanza al 40 por ciento de los casos y a partir de la tercera supera el 60, representando un riesgo de muerte materna por hemorragia, según expertos de la OPS/OMS.

Desde la perspectiva de la salud del recién nacido, una cesárea injustificada también implica dificultades. “Además del tema de la microbiota, un parto por esta vía está asociado a mayores probabilidades de que el bebé tarde en adaptarse al medio externo y en ocasiones puede haber problemas para iniciar la lactancia debido al tiempo de separación de la madre”, comenta la neonatóloga Ana Laura Acevedo Olguín.
La primera microbiota desde la perspectiva médica
Creo que las instituciones de salud deberían hablar más sobre los riesgos y beneficios del tipo de parto; a mí me tocó un ginecólogo que solo programaba cesáreas por su propia comodidad”, narra Lucero desde el estado de Nuevo León.
Esta omisión ocurre incluso en casos que se describen como positivos. Dennis, de 34 años, dice: “considero que mi experiencia fue satisfactoria; mi médico me informó sobre los riesgos de ambas opciones, mas nunca mencionó a la microbiota”.
En estos testimonios es visible que en la práctica médica en México la microbiota no forma parte de los principales criterios para la toma de decisiones clínicas durante el embarazo ni en el momento del parto, pese al conocimiento científico detrás.
De acuerdo con Zarela Chinolla Arellano, los estudios sobre la relación entre el tipo de parto, la microbiota y la salud del individuo son bien conocidos en la comunidad de gineco obstetras, pero todavía son insuficientes como para anteponerlos en la práctica.
Y refiere: “si en una madre deseamos tener el beneficio de microbiota vaginal, primero debemos asegurarnos que solamente sea microbiota sana, o sea, que no exista coinfección con algún microorganismo que dé efectos negativos a corto o largo plazo”.
Una contraindicación del parto natural en función de la microbiota sería, por ejemplo, la presencia de bacterias que suelen afectar las vías urinarias y la región cervicovaginal, como Clamydia, Mycoplasma o Ureaplasma. Para evitar dichas infecciones, Chinolla Arellano recomienda realizar cultivos microbianos.
El problema es que la población en México enfrenta condiciones muy diversas y el acceso a ese tipo de análisis es limitado. En el día a día, como un intento de homologar la atención sanitaria en el país, todo gineco obstetra tiene la responsabilidad de alinearse, en primer lugar, a las Guías de Práctica Clínica.
Otra referencia de actuación es la Norma Oficial Mexicana NOM-007-SSA2-2016 Para la atención de la mujer durante el embarazo, parto y puerperio, y de la persona recién nacida. Sin embargo, ninguno de estos instrumentos ha incorporado hasta la fecha el concepto de microbiota sana –o flora normal– para la toma de decisiones médicas.
En lo que concierne a la formación de nuevos especialistas en gineco obstetricia, Zarela Chinolla –quien también es profesora de posgrado en la Universidad Nacional Autónoma de México– acepta que “dependiendo del caso clínico, tomamos más o menos en cuenta el tema de microbiota, sobre todo desde la perspectiva puntual del diagnóstico de infecciones”.
Podríamos concluir así que México no destaca por contar con una formación de gineco obstetras, guías o normas en las que se priorice la evidencia científica sobre el tipo de parto, la microbiota y la salud del bebé.
Microbiota y partería
Todas las historias que había escuchado Jennifer sobre partos la llevaron a pensar desde el día uno de su embarazo que nunca recibiría una atención centrada en sus deseos. Lo confirmó cuando un médico le dio instrucciones sin darle razones.
Dicho comportamiento desconcertó a Jennifer, quien después decidió buscar un servicio de partería. “La diferencia en el trato fue abismal”, cuenta. Cita con cita, las parteras le informaban sobre los procedimientos que requería, cuál era la mejor opción de tratamiento para su caso y qué evidencia científica había detrás de sus opciones.
Jennifer tuvo un parto en casa, que describe como “la experiencia más bonita que he tenido” y concluye que “tenemos tan normalizada la forma de operar del sistema médico en nuestra sociedad que creemos que no hay problema con que un doctor te hable desde una posición de poder, sin explicarte, dándote solo una opción, la que es mejor para él”.
La partería tiene un enfoque distinto, incluso en lo que respecta al tema de la microbiota. Aunque como tal la palabra no está en sus agendas, parteras tradicionales y autónomas sugieren que el entorno de alumbramiento y el uso de probióticos naturales tienen una incidencia directa sobre la salud de la persona por nacer, y reconocen que el parto por vía vaginal es clave para garantizar la salud de la madre y del bebé.

Algunas escuelas de partería, como la de Mujeres Aliadas, en Michoacán, presentan programas de estudios de carreras técnicas que incluyen una formación teórica donde se reconoce el estudio de la microbiota y otros temas como el mecanismo fisiológico del trabajo de parto o la atención intestinal en mujeres embarazadas.
En las parteras tradicionales este saber se ajusta a su cosmovisión. “Nunca he escuchado a una partera tradicional nombrar a la microbiota, pero en sus conocimientos y forma de ver siempre está el tema. Siempre dicen ‘toma un montón de pozol’, que es un fermentado”, dice Magali Fabila, partera autónoma de Luna Maya, en Chiapas.
Por otro lado, no todas las parteras profesionales tienen está comprensión. Las que buscan una formación más alternativa suelen llegar al tema de la microbiota y su relación con el tipo de parto, pero las que se quedan en una formación medicalizada suelen ignorarlo. Depende de cada partera.
Magali Fabila sostiene que la alta prescripción de antibióticos es un indicio de la falta de entendimiento de las y los médicos respecto a la microbiota. “No puedo creer que en la medicina después de los antibióticos no se receten probióticos o antes de recetar antibiótico no se contempla el uso de probióticos, esto es una muestra de la falta de información sobre la microbiota y su importancia. No a todos los proveedores de salud le llega esa información”.
El asunto entre antibióticos y microbiota, situación que se extiende a todos los antimicrobianos, es que el uso desmedido de estos destruye la diversidad y el equilibrio entre especies, dejando la cancha abierta a organismos resistentes a los antibióticos e inhabilitando los beneficios de otros microbios, tales como ser la defensa contra ciertos patógenos o promover una digestión adecuada.
Para la entrevistada, la evidencia científica no es leída por los proveedores de salud y la información que se transmite a las mujeres no es actualizada.
Por su parte, la medicina tradicional reconoce la importancia de la microbiota, lo que es muy cercano al consumo de fermentados que las comunidades tradicionales hacen desde edades tempranas. Tal es el caso del pulque, en el que se han detectado cepas bacterianas, como lactobacilos, que tienen propiedades antiinflamatorias.
Las parteras autónomas recomiendan durante el embarazo el consumo de un probiótico, el Lactobacillus rhamnosus, que es una bacteria candidata para el tratamiento de enfermedad inflamatoria intestinal. Ellas ven claramente la relación entre la microbiota intestinal y la vaginal, por lo que administran lactobacilos para procurar una microbiota de la cual el bebé pueda beneficiarse al momento del parto y así obtener “la primera vacuna”.
Magali Fabila considera que estas acciones toman mayor relevancia ante una sociedad que tiene “un aumento de las enfermedades crónico degenerativas, temas intestinales, temas autoinmunes, temas de alergias, diabetes, hipertensión, y mucho está relacionado con esta forma de nacer”, es decir con el incremento de cesáreas.
Poca información con distribución desequilibrada
Al saberse embarazada, Mena acudió al servicio de salud público y de inmediato sintió que le sembraron angustia y culpa. “Trataron de persuadirme de no tener un proceso natural en casa con una partera, argumentando que podría matar a mi bebé y que el médico es el único que sabe qué hacer en un parto”, recuerda.
Este fenómeno de desinformación está extendido en México. Casos como el de Danni lo hacen evidente, pues cuenta que las dos veces que ha dado a luz la información de los médicos fue muy escasa: “yo hacía muchas preguntas, pero no me contestaban”.
Algo similar le ocurrió a Claudia, quien reconoce que “para poder preguntar, necesitas conocimiento previo, hay que investigar en otros lados”. No obstante, existe el riesgo de que esas otras fuentes no sean confiables.
Para indagar en la información que la ciudadanía tiene sobre la relación entre el tipo de parto, la microbiota y la salud, como parte de este reportaje lanzamos una encuesta en línea que respondieron 331 personas que están o han estado embarazadas en México.
Observamos que es común que las embarazadas tengan un plan de parto, según lo que contestó el 73 % de las participantes, y que este se incline por un parto natural, 78 %. Quienes así lo manifestaron consideran que ese tipo de parto es el más seguro/sano, sin embargo poco saben del papel que juega la microbiota en que esto sea así.

Brechas pendientes con miras a una sociedad más sana
La falta de acceso a la información basada en evidencia no es la única brecha que existe cuando hablamos sobre la relación entre tipo de parto, la microbiota y la salud de los individuos. Magali Fabila destaca que hay que superar el hecho de que “la atención médica muchas veces se basa en mitos y no hay regularización para las malas prácticas gineco obstetras, donde también aparece la violencia obstétrica y ginecológica”.
Ante el alto índice de cesáreas en Latinoamérica y su vinculación de estas con enfermedades inmunitarias y obesidad, algunos expertos plantean el uso de siembras vaginales para transferir la microbiota materna a sus hijos nacidos por vía quirúrgica.
En cuatro países americanos, el estudio más reciente para evaluar el alcance de frotar gasas con fluidos vaginales en los recién nacidos por cesárea incluyó un seguimiento de un año. Se encontró que esta práctica restaura parcialmente ciertas comunidades de microorganismos y reduce las diferencias entre microbiotas por parto natural y por cesárea.
Las reservas con esta estrategia radican en que se puede exponer al neonato a patógenos maternos, así que para realizarlo se requieren protocolos rigurosos.
Otra estrategia para compensar las deficiencias en la microbiota que conlleva un parto por cesárea es la lactancia, sobre la cual se ha detectado que reduce el riesgo de infecciones en los primeros años de vida.
La leche materna es abundante en bacterias beneficiosas como Bifidobacterium y lactobacilos que se han vinculado con la maduración intestinal del bebé. Además, este alimento facilita la colonización posterior de microbios que educarán al sistema inmunitario del huésped para generar resistencia a patógenos y crear una barrera que procure el buen funcionamiento de su intestino.
Para López Velázquez, el problema es que todos las investigaciones sobre los beneficios de la microbiota y los modos de restaurar su equilibrio no permean lo suficiente en las prácticas clínicas, asunto que atribuye a faltas en la voluntad política y en la sensibilidad de los profesionistas.
Necesitamos que se tomen en serio este tipo de estudios para que se generen políticas y protocolos. Más allá de las siembras vaginales, el simple hecho de no considerar el riesgo que existe del nacimiento por cesárea en la toma de decisiones en los hospitales, que son los sitios donde hay este tipo de nacimientos, nos trae muchas desventajas”, dijo.
El científico también indicó que se requieren estudios de seguimiento por tipo de parto, alimentación de las madres y alimentación de los bebés en sus primeros meses de vida, lo cual permitiría tener un mayor sustento “para que se voltee a ver la vía de nacimiento como un factor importante en el cuidado de la salud de la población en general”.
“Si podemos incidir desde que nace el individuo en que tenga perfiles de microbiota intestinal más parecido a un estado saludable que a un estado patológico, tendríamos un arranque más idóneo para que en su vida, tanto de adolescente como de adulto, no se presenten enfermedades que no nada más afectan al individuo como tal, sino a la sociedad y a la economía del país por todo lo que se tiene que invertir”, concluye.
*Esta investigación periodística obtuvo el primer lugar en el concurso de propuestas para desarrollar reportaje sobre microbiota impulsado por la Red Mexicana de Periodistas de Ciencia y Biocodex.
Portal periodístico independiente, conformado por una red de periodistas nacionales e internacionales expertos en temas sociales y de derechos humanos.
Ayúdanos a sostener un periodismo ético y responsable, que sirva para construir mejores sociedades. Patrocina una historia y forma parte de nuestra comunidad.
Dona